Náhla smrť nastáva v dôsledku rýchleho latentného alebo klinicky výrazného chorobného stavu. Ako ukazuje lekárska prax, náhla smrť u dospelých sa často vyskytuje v dôsledku akútnej koronárnej insuficiencie, vrodených alebo získaných srdcových a cievnych patológií. Zistite, ktoré príznaky môžu nepriamo naznačovať skrytú hrozbu.
Čo je náhla smrť
Podľa medzinárodných lekárskych odporúčaní sa smrť osoby do 6 hodín po nástupe prvých príznakov patologického stavu považuje za náhle. Okamžitá smrť, alebo v angličtine, náhla smrť, prichádza bez známeho dôvodu. Okrem toho neexistujú žiadne morfologické príznaky, na základe ktorých je možné pri otvorení urobiť vhodnú diagnózu náhleho úmrtia pacienta.
Počas post-mortem vyšetrenia osoby však môže patológ, ktorý porovná všetky dostupné údaje, urobiť logický záver o okamžitej alebo násilnej smrti osoby. Vo väčšine prípadov takéto zmeny v orgánoch, v ktorých je pokračovanie života v najkratšom časovom období nemožné, hovoria v prospech okamžitej smrti.

Príčiny náhlej smrti
Štatistiky ukazujú, že hlavnou príčinou väčšiny úmrtí je ochorenie srdca: ischemická patológia, nástup komorovej fibrilácie. Zároveň odpovedanie, z ktorého okamžitá smrť nastáva, odborníci často nazývajú chronické ochorenia, ktoré sa dlhodobo vyskytujú v latentnej forme, po ktorej sa náhle stávajú akútnymi a vedú k neočakávanej smrti osoby. Jednou z týchto smrteľných chorôb je rakovina.
Vo väčšine prípadov sa onkológia rozvíja asymptomaticky a cíti sa, keď je pacient často považovaný za beznádejný. Malígne poškodenie pečene je hlavnou príčinou neočakávaných úmrtí v Číne. Ďalšou zákernou chorobou, ktorá môže viesť k náhlej smrti, je AIDS, ktorý každý rok v Afrike žije milióny životov. Okrem toho by sa malo osobitne uviesť Mexiko. Je to jediná krajina, v ktorej je cirhóza hlavnou príčinou vysokej úmrtnosti.
V mladom veku
Dnes sú chlapci a dievčatá každý deň vystavení negatívnym vplyvom moderného životného štýlu. Z obrazoviek televízorov sa na mladých ľudí kladú obaly módnych časopisov, kult štíhleho (často dystrofického) tela, prístupnosť a nenápadnosť. Preto je celkom jasné, že miera úmrtnosti ľudí, ktorí práve začínajú svoju životnú cestu, sa časom zvýši. Hlavné príčiny okamžitej smrti u chlapcov a dievčat mladších ako 25 rokov sa považujú za: \ t
- alkohol;
- fajčenie;
- promiskuita;
- drogová závislosť;
- nezdravá strava;
- psychologická citlivosť;
- dedičné ochorenia;
- závažné vrodené abnormality.
Vo sne
Neočakávaná smrť v tomto stave nastáva v dôsledku straty špeciálnych buniek zodpovedných za kontraktilitu pľúc. Vedci z USA dokázali dokázať, že ľudia vo väčšine prípadov zomierajú vo sne kvôli centrálnej spánkovej apnoe. Zároveň sa človek môže dokonca zobudiť, ale stále opustí tento smrteľný svet kvôli hladovaniu kyslíkom spôsobeným mŕtvicou alebo zástavou srdca. Spravidla sa na starších pacientov vzťahuje tento syndróm. Neexistujú žiadne špecifické liečby centrálnej spánkovej apnoe.
Náhla smrť dieťaťa
Tento syndróm bol prvýkrát opísaný na začiatku 60. rokov minulého storočia, aj keď prípady okamžitej smrti detí boli zaznamenané skôr, ale neboli podrobené takejto dôkladnej analýze. Malé deti majú veľmi vysoké adaptačné schopnosti a neuveriteľnú odolnosť voči rôznym negatívnym faktorom, pretože smrť dojčiat sa považuje za výnimočnú situáciu. Existuje však mnoho vonkajších a vnútorných príčin, ktoré môžu viesť k náhlemu detskému zániku:
- predĺženie QT intervalu;
- apnoe (fenomén periodického dýchania);
- nedostatok serotonínových receptorov;
- prehriatiu.

Rizikové faktory
Vzhľadom k tomu, že koronárna choroba srdca je hlavnou kardiogénnou príčinou okamžitej smrti, je logické predpokladať, že syndrómy spojené s týmto srdcovým ochorením možno plne pripísať podmienkam, ktoré môžu zvýšiť pravdepodobnosť náhlej smrti. S tým všetkým bolo vedecky dokázané, že toto spojenie je sprostredkované základným ochorením. Klinické rizikové faktory pre rozvoj klinickej smrti u pacientov s ischemickým syndrómom sú: \ t
- akútny infarkt myokardu;
- poinfarktová makrofokálna skleróza;
- nestabilná angína;
- poruchy srdcového rytmu spôsobené ischemickými zmenami (tuhé, sínusové);
- ventrikulárna asystolia;
- poškodenie myokardu;
- epizódy bezvedomia;
- poškodenie koronárnych (srdcových) artérií;
- diabetes mellitus;
- elektrolytová nerovnováha (napr. hyperkalémia);
- arteriálnej hypertenzie;
- fajčenia.
Ako vzniká náhla smrť
Tento syndróm sa vyvíja v priebehu niekoľkých minút (menej často) bez akéhokoľvek varovania medzi úplnou pohodou. Vo väčšine prípadov okamžitá smrť postihuje mladých mužov vo veku 35 až 43 rokov. Súčasne, často počas patologicko-anatomického vyšetrenia mŕtvych, sa zistia vaskulárne príčiny náhleho úmrtia. Takže, študovať časté prípady okamžitej smrti, odborníci dospeli k záveru, že hlavným provokujúcim faktorom pri vzniku tohto syndrómu je porušenie koronárneho prietoku krvi.
So zlyhaním srdca
V 85% prípadov sa zaznamenáva okamžitá smrť u jedincov so štrukturálnymi abnormalitami orgánu, ktorý vstrekuje krv do krvných ciev. Náhla srdcová smrť zároveň vyzerá ako bleskový klinický priebeh koronárneho ochorenia. Lekárska prax ukazuje, že štvrtina ľudí, ktorí zomreli, má bradykardickú epizódu a epizódy asystoly pred nástupom primárnych symptómov. K úmrtiu na zástavu srdca dochádza v dôsledku spustenia nasledujúcich patogenetických mechanizmov:
- Zníženie frakčného uvoľnenia ľavej komory o 25-30%. Tento syndróm opakovane zvyšuje riziko náhlej koronárnej smrti.
- Ektopické zameranie automatizmu v komore (viac ako 10 komorových extrasystolov za hodinu alebo nestabilná komorová tachykardia), ktoré vznikajú v dôsledku komorových arytmií. Tieto sa väčšinou vyvíjajú na pozadí akútnej prechodnej ischémie myokardu. Ektopické zameranie automatizmu sa zvyčajne klasifikuje ako rizikový faktor náhlej arytmickej smrti.
- Proces kŕče krvných ciev, čo vedie k ischémii a prispieva k zhoršeniu obnovy krvného obehu poškodených oblastí.

Stojí za zmienku, že tachyarytmia je obzvlášť významný elektrofyziologický mechanizmus, v dôsledku ktorého dochádza k náhlej koronárnej smrti u osoby so srdcovým zlyhaním. Zároveň včasná liečba tohto stavu pomocou defibrilátora s modifikovanou konfiguráciou pulzov významne znižuje počet úmrtí u pacientov, ktorí podstúpili náhlu zástavu srdca.
Z infarktu
Krv vstupuje do srdca cez koronárne tepny. Ak je ich lumen uzavretý, dochádza k tvorbe primárnych ohnísk nekrózy, ischémie v srdci. Akútny prejav srdcovej patológie začína poškodením cievnej steny ďalšou trombózou a spazmom artérií. V dôsledku toho sa zvyšuje zaťaženie srdca, myokard sa začína prejavovať hladením kyslíkom, čo ovplyvňuje jeho elektrickú aktivitu.
V dôsledku náhleho koronárneho spazmu nastáva komorová fibrilácia, niekoľko sekúnd po tomto, dochádza k úplnému zastaveniu krvného obehu v mozgu. V ďalšom štádiu má pacient respiračnú zástavu, atóniu a absenciu reflexov rohovky a pupily. Po 4 minútach nástupu komorovej fibrilácie a úplnom zastavení krvného obehu v tele sa v mozgových bunkách vyskytujú ireverzibilné zmeny. Všeobecne platí, že smrť z infarktu môže nastať za 3-5 minút.
Z krvnej zrazeniny
V žilovom kanáli vznikajú tieto patologické formácie v dôsledku nekoordinovanej práce koagulačných a antikoagulačných systémov. Nástup zrazeniny je teda spôsobený poškodením cievnej steny a jej zápalom na pozadí tromboflebitídy. Pri vnímaní vhodného chemického signálu sa aktivuje koagulačný systém. V dôsledku toho sa v blízkosti patologického miesta vytvárajú fibrínové filamenty, v ktorých sa krvné bunky zamotávajú, čím sa vytvárajú všetky podmienky na separáciu trombu.
V artériách dochádza k tvorbe zrazenín v dôsledku zúženia cievneho lúmenu. Teda, cholesterolové plaky blokujú cestu k voľnému prúdeniu krvi, v dôsledku čoho sa tvorí hrudka krvných doštičiek a fibrínových vlákien. Je dôležité poznamenať, že v medicíne sa vyskytujú plávajúce a parietálne krvné zrazeniny. V porovnaní s prvým typom má posledne menovaná šanca, že sa odlomí a spôsobí zablokovanie (embólia) cievy. Vo väčšine prípadov sú príčiny náhlej zástavy srdca z trombu spôsobené pohybom plávajúceho trombu.
Jedným zo závažných dôsledkov oddelenia takejto zrazeniny je blokovanie pľúcnej artérie, ktorá sa prejavuje silným kašľom, cyanózou kože. Často dochádza k porušeniu dýchania s následným zastavením srdcovej činnosti. Nemenej závažným dôsledkom oddelenia krvnej zrazeniny je porušenie mozgovej cirkulácie na pozadí embólie veľkých ciev hlavy.
Diagnóza náhlej smrti
Včasné fyzikálne vyšetrenie je kľúčom k úspechu ďalších opatrení pre kardiopulmonálnu resuscitáciu (KPR). Diagnóza okamžitej smrti je založená na príznakoch charakteristických pre prirodzený zánik pacienta. Teda nedostatok vedomia je určený, ak žiadne vonkajšie podnety nespôsobujú reakcie od reanimovanej osoby.
Diagnóza respiračných porúch je zaznamenaná v 10-20 s. pozorovanie nedokáže zachytiť koordinované pohyby hrudnej kosti, hluk vzduchu vydychovaný pacientom. Súčasne agonistické inhalácie neposkytujú dostatočné vetranie pľúc a nemožno ich interpretovať ako nezávislé dýchanie. Počas monitorovania EKG sa zisťujú patologické zmeny charakteristické pre klinickú smrť:
- fibrilácia alebo flutter predsiení;
- asystólia srdca;
- elektromechanická disociácia.
Klinické prejavy
V 25% prípadov nastane náhla smrť okamžite bez akýchkoľvek prekurzorov. Niektorí pacienti týždenne pred klinickou smrťou sa sťažujú na rôzne prodromálne prejavy: zvýšená bolesť v hrudnej kosti, celková slabosť, dýchavičnosť. Je dôležité poznamenať, že dnes existujú metódy prevencie srdcového infarktu, založené na včasnej diagnostike preventívnej symptomatológie tohto stavu. Bezprostredne pred nástupom náhlej smrti u polovice pacientov bol zaznamenaný anginózny záchvat. Klinické príznaky bezprostrednej smrti pacienta zahŕňajú:
- strata vedomia;
- nedostatok pulzu v karotických artériách;
- rozšírených žiakov;
- žiadne dychové alebo agonistické dychy;
- odfarbenie kože od normálnej po sivú s modrastým nádychom.
Lekárska pomoc pri náhlej smrti
Väčšina prípadov neočakávanej zástavy srdca sa spravidla vyskytuje mimo nemocničných stien. Z tohto dôvodu je mimoriadne dôležité mať k dispozícii techniku poskytovania pohotovostnej starostlivosti v prípade náhleho nástupu klinickej smrti. Platí to najmä pre spoločenské subjekty, ktoré sú na základe svojich úradných povinností v kontakte s veľkým počtom ľudí. Pamätajte si, že kompetentne vykonávané resuscitačné akcie priamo v prvých minútach po nástupe príznakov zástavy srdca pomôžu získať čas pred príchodom zdravotníckych pracovníkov.
Prvá pomoc
Hlavným problémom, ktorý sa vyskytuje u osôb v bezvedomí, je obštrukcia dýchacích ciest koreňom jazyka a epiglottis v dôsledku svalovej atónie. Treba povedať, že tento stav sa vyvíja v akejkoľvek polohe tela a keď sa hlava nakloní dopredu, vyvíja sa v 100% prípadov. Pretože prvá vec, ktorú treba urobiť, je zabezpečiť správnu priechodnosť dýchacích ciest. Na tento účel musíte použiť trojitý príjem P. Safara, ktorý sa skladá z nasledujúcich postupných krokov:
- Hádzanie hláv;
- Ťahanie spodnej čeľuste dopredu;
- Otvorenie úst.
Po zaistení priechodnosti dýchacích ciest je potrebné prejsť na mechanickú ventiláciu (ALV). Pri poskytovaní prvej pomoci sa indikovaná udalosť vykonáva metódou „z úst do úst“. Takže jedna ruka sa nachádza na čele obete, zatiaľ čo druhá zviera nos. Potom resuscitátor fixuje svoje vlastné pery okolo úst animovaného a fúka vo vzduchu, pričom kontroluje exkurziu pacientovej hrude. S viditeľnou výškou je potrebné uvoľniť ústa obete a dať mu šancu na pasívny výdych.
V ďalšom štádiu sa vykonáva umelé udržiavanie krvného obehu, pri ktorom sa používa algoritmus na nepriamu masáž srdca alebo kompresiu hrudníka. Na tento účel musíte správne položiť resuscitovanú osobu na rovný povrch. Ďalej by ste mali určiť bod kompresie: hmatom xiphoidného procesu a ústupom z neho 2 priečnymi prstami nahor.
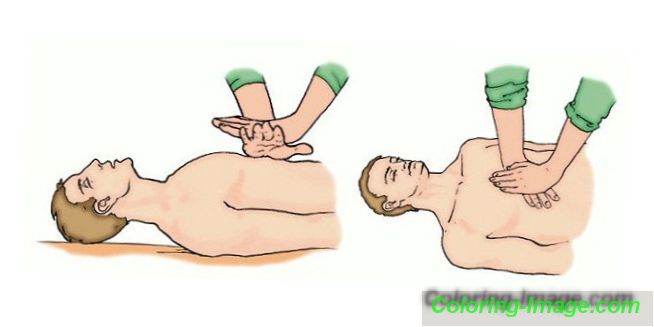
Ruka by mala byť umiestnená na okraji strednej a dolnej časti hrudnej kosti tak, aby boli prsty rovnobežné s rebrami. Náraz sa vykonáva s narovnanými končatinami v lakťoch. Kompresia hrudníka sa vykonáva s frekvenciou 100 lisov za minútu s prestávkou na umelú ventiláciu pľúc. Hĺbka trhlín je asi 4 - 5 cm, ak sa: \ t
- V hlavných artériách sa objavil pulz.
- Vykonané opatrenia nemajú požadovaný účinok po dobu 30 minút. V tomto prípade nasledujúce stavy vyžadujú predĺženie resuscitácie:
- podchladenie;
- utopeniu;
- predávkovanie drogami;
- úraz elektrickým prúdom.
resuscitácia
Dnes je koncepcia KPR založená na prísnych pravidlách, ktoré zabezpečujú úplnú bezpečnosť udalostí pre život človeka. Okrem toho je prezentovaný a vedecky zdôvodnený algoritmus pôsobenia resuscitátora v prípade náhlej zástavy srdca alebo prudkej straty respiračnej funkcie u poranenej osoby. S rozvojom týchto štátov hrá hlavnú úlohu čas: len niekoľko minút oddeľuje osobu od smrti. Algoritmus pre kardiopulmonálnu resuscitáciu zahŕňa nasledujúce činnosti:
- Určenie stavu obete, na základe ktorého sa vyberie rozsah opatrení potrebných na revitalizáciu;
- Včasný nástup KPR, ktorý zahŕňa vykonanie dvoch manipulácií: nepriameho srdcového masážneho systému a mechanickej ventilácie.
- Ak je druhý stupeň neúčinný, prejde na defibriláciu. Tento postup zahŕňa vplyv na srdcový sval elektrickým pulzom. V tomto prípade by sa mali jednosmerné výboje aplikovať len vtedy, ak sú elektródy správne umiestnené a sú v dobrom kontakte s pokožkou obete.
- V tomto štádiu sa obeti spravidla poskytuje špecializovaná lekárska starostlivosť vrátane nasledujúcich včasných terapeutických opatrení:
- umelé pľúcne vetranie s tracheálnou intubáciou;
- podpora drog pre:
- katecholamíny (adrenalín, atropín);
- antidiuretické hormóny (vazopresín);
- antiarytmiká (Cordarone, Lidokain);
- fibrinolytické činidlá (Streptokinase).
- intravenózna kvapka elektrolytu alebo pufrových roztokov (napr. hydrogenuhličitan sodný sa pridáva na acidózu)